みんなの武勇伝、意外な自己開示もあってびっくり!みんなのプライベートや歴史って一緒に働いているのに案外知らないんだよね。来月もまた、いろんな話を聞かせてくださいな!人間関係、ドライすぎず、ウェットすぎず、程よいのがいいよね~。
では私も負けじと。昔ネタにしていたのだけれど、
作者はうちのオヤジです(余裕の本名)。。。表紙が私(余裕の加工なし)。。。内輪ネタってでも笑えないんだよね。ほしい人は一報ください(出版社はつぶれています。実家に在庫がww)。
I先生担当分(来月、武勇伝2個ね!)
161 C STEMIの初期治療
僕らER医は、STEMIの患者さんを循環器の先生にいいパス出したいよね(スルーパスはいかんぞ!)。僕の世代でも珍しくなった血栓溶解療法は選択しないよね?少しガイドラインを垣間見ていこう!
ST上昇の定義から復習だ~。
ST上昇は隣接する2つ以上の誘導で1.0mm以上と定義している。ただしV2-3はちょっと特別。
| 40歳以上 | 40歳未満 | |
| 男性 | 2.0mm以上 | 2.5mm以上 |
| 女性 | 1.5mm以上 | 1.5mm以上 |
| 波形や梗塞域 | 特徴や注意点 |
| Hyperacute T | ST上昇が目立たない症例 |
| LAD近位部 | 下壁領域の対側性変化(ST下降)が最も有用、新規右脚ブロックやaVRのST上昇は感度低い |
| 下壁・右室合併 | V4Rの奨励、10時間以上たつと消失するとの報告も |
| 純後壁梗塞 | LCX閉塞による梗塞、背側誘導の奨励(隣接する2つ以上の誘導で0.5mm以上を優位)推奨Ⅱa |
治療、特にPrimary PCIのエビデンスについてみていこう!
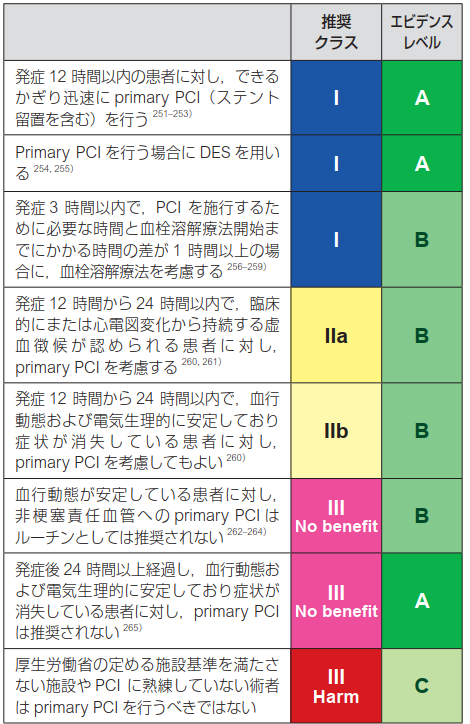
昔はBMS(Bare metal stent)が主流だったんだけれど今はDESが1st choiceよん。抗血小板とヘパリンについては以下のように推奨されているよ。
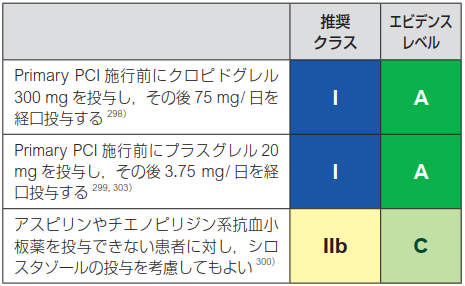
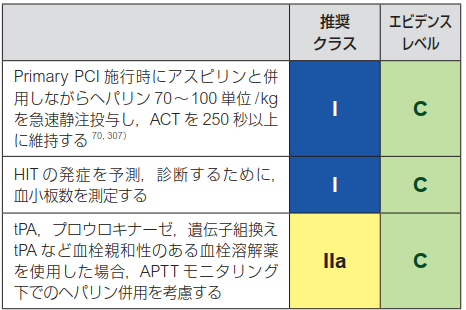
僕らの施設ではクロピドグレルのloadingはERではなくカテ室でしているんだね。75mgを4錠飲んでいるはずです(300mgね)。僕らはチクロピジンという一つ前の薬を使っていて、白血球減少、肝機能障害、血小板減少をチェックするのに退院時にこれらの採血をオーダーしていたな~(遠い目)。
おそらく血栓溶解療法は脳梗塞でしか経験ないと思うけれど、適応載せておくね。
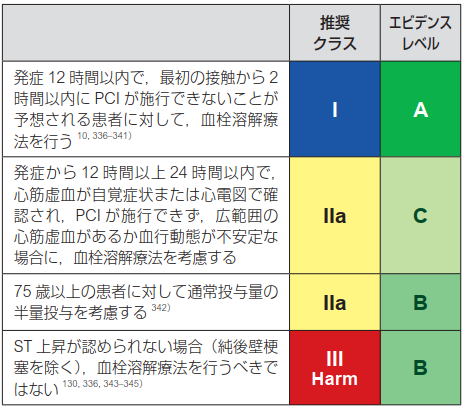
循環器内科医が少ない病院で、1件目の最中に2件目が入ってしまい、転院搬送しても最初の接触から2時間たってしまう~というときにしていました。うちならば、県立や循環器Hpへ転院搬送させるかな?
他の選択肢ではベンゾはコカイン関連心筋虚血であればいいかもなんてあったけれど、見たことないな~。この辺りはアメリカのER診療って感じがするね。
162 B(包皮炎を見たらどうする?)
英語:Balanoposthitis(包皮炎)、uncircumcised(割礼していない)
25歳男性で繰り返す包皮炎。。。私は間違えましたよ。はッははー(開き直り)。血糖チェックをしなさいと。その心は隠れたDMを見つけたいから~。だそうだ。
ガイドラインは古いのしかないのだけど、Candidaが起炎菌の時は、こちらは尿検査で糖を見てみなさいと出てはきます(泌尿器の先生がガイドライン作成にかかわっているからかな?)。元の文献までは当たっていません。。。
https://www.researchgate.net/publication/262340676_2013_European_guideline_for_the_management_of_balanoposthitis (作者のResearchgateにアクセス、DL可能です)
おそらく僕らが出会うとしたら男児の包皮炎のほうが多いのではないかしら?痛みがあるや親が腫れていることに気づいて受診とか、はたまた発熱で来院とかね。割礼をしている場合は男児の尿路感染症は少ないというからね。
164 A(ギランバレー症候群:GBSの先行感染の起炎菌)
とてもクラッシックな問題だね。国家試験みたい。。。自分で診断したことはあるかな?古いけれど診断基準見てみるかい?
日本神経学会がガイドラインを出しているんだね。ちょっと古くて2013年だけど。
1978年のNINDCSの診断基準が一番有名でほとんど改訂されていないんだって。一番のメッセージは臨床診断だってことだね。
| 確定診断に必要な所見 A. 1肢を超える進行性麻痺(結構幅は広い) B. 腱反射消失(全般的な深部腱反射の消失が原則) |
| 診断を強く支持する A. 臨床所見(重要順) 進行性、対称性、感覚は軽度、脳神経障害(50%)、回復、自律神経障害、発熱(-) B. 脳髄液所見 髄液蛋白上昇、髄液細胞数<10個/mm3 C. 電気的診断所見 80%に神経伝導遅延、神経ブロック所見あり、伝導速度は60%未満 |
https://www.neurology-jp.org/guidelinem/gbs/sinkei_gbs_2013_04.pdf (日本神経学会)
先行感染は約70%で約6割は上気道感染、消化器感染は約2割。同定できるのは10-20%で最多がCampylobacter jejuni。ワクチンは結構騒がれたりもするが、狂犬病ワクチンは優位に相関するらしい。
https://www.neurology-jp.org/guidelinem/gbs/sinkei_gbs_2013_03.pdf(日本神経学会)
コロナワクチンはどうなんだろうね?慎重に評価しなくちゃいけないけれど、ある会社のワクチンは統計学的に優位にGBSのリスクが上がるらしい!?
165 C(鼓膜の圧損傷と穿孔、治療は?)
スキューバの後に耳がポンとなり、痛みを生じた症例。鼓膜を見るだけではなく、神経診察もしているね(下記のレビューも推奨している。。。(;^_^A)。治療についての問題だね。抗菌薬の入った点耳薬はPEERⅨでは推奨されているのだけれど、まだまだControversyみたい(オフロキサシンの点耳薬)。アウトカムは穿孔が閉じるまでの時間や、中耳炎の合併となっているね。抗菌薬の全身投与はほぼほぼ必要ないってあるね。
見たことない~という場合は、いつものAtlasでチェックしておこう!
![[Kevin J. Knoop, Lawrence B. Stack, Alan B. Storrow, R. Jason Thurman]のThe Atlas of Emergency Medicine Flashcards (English Edition)](https://m.media-amazon.com/images/I/51zkpUPp9XL.jpg)
https://www.ncbi.nlm.nih.gov/books/NBK557887/ (PubmedにあるStatPearlsです)
H先生担当分(一番驚いたぞ!持ってるな!!)
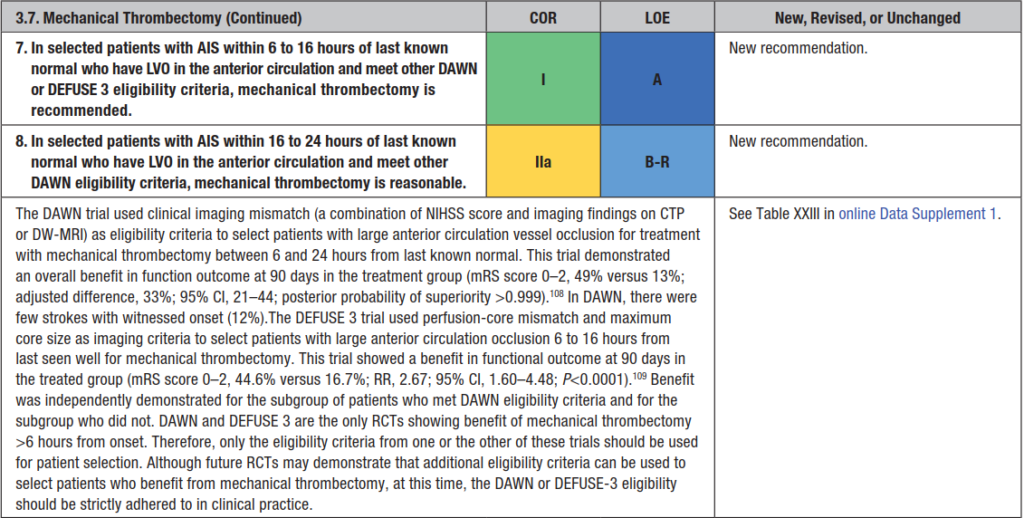
168 B(tPA適応かもしれない、血圧200越え、降圧は何使う?)
最近、脳梗塞は血栓回収がホットトピックだったよね。今回は急性期の降圧薬のチョイスについて聞かれているね。2018年のStrokeのガイドラインをおさらいしてみよう。
tPAの適応となる患者さんの血圧が185/110mmHgの時には
| ラベタロール 10-20mg iv その後1回は繰り返してもよい |
| ニカルジピン 5mg/h iv 5-15分おきに2.5mg/hずつTitration |
ニカルジピンは看護師さんも神経内科の先生も使い慣れているだろうから、こっちで覚えておこうね。血圧モニターを5分おきにするのを忘れずにね!
https://www.ahajournals.org/doi/10.1161/str.0000000000000158(AHA/ASAガイドライン Supplement Tableに記載あります)
https://www.jstage.jst.go.jp/article/jsnt/36/3/36_289/_pdf/-char/ja(2018年の変更点をまとめてくれている(特に画像検査))
治療に関する新しいトピックは以下の通り
沢山のRCTをまとめたSystematic reviewを日本人が計画しているよ(Network meta analysis)。乞うご期待!
https://www.crd.york.ac.uk/prospero/display_record.php?RecordID=287625 (PROSPEROの登録をみたよ)
169 D(子供とぶつかった後、口の中に大きな血の塊!?)
Pyogenic granuloma(化膿性肉芽腫)
悔しいけれど、知らなかった。。。痛くはなくて、でもすぐ出血して。結構ビックリするよね。この大きさが口の中にあったら。。。今度、こんな患者さんに合ったら、写真撮って教えてね!まさにAt a glance diagnosis!
先に紹介したAtlasにもあるけれど、少しこの病気について解説を読んでいこうね。化膿性とあるけれど感染していないし、granulomaとあるけれど血管の集まりなんだって。。。この名前つけた人誰よ!?
子供、妊婦、若年に多く、四肢にも多く見られるんだって。血管の塊なので出血で困って救急外来に来ることがあるようだけれど、圧迫や止血剤、縫合なんかで止まるらしい。
この症例のように妊婦さんの口腔内の化膿性肉芽腫の場合は、保存的で出産が済むと自然に消失してしまうらしい。ただし、他の疾患除外のために、紹介したほうが無難だね。
https://www.jstage.jst.go.jp/article/jjsom/19/2/19_60/_pdf/-char/ja (手術してたわ)
170 A(急性閉塞隅角緑内障、点眼でも眼圧下がらず、どうする?)
閉塞隅角緑内障、自分で眼圧を測定して診断したことあるかな?スリットランプのある診察室にiCareやTonopenがおいていあるから自分でできるようにしようね。病態としては以下の通り!
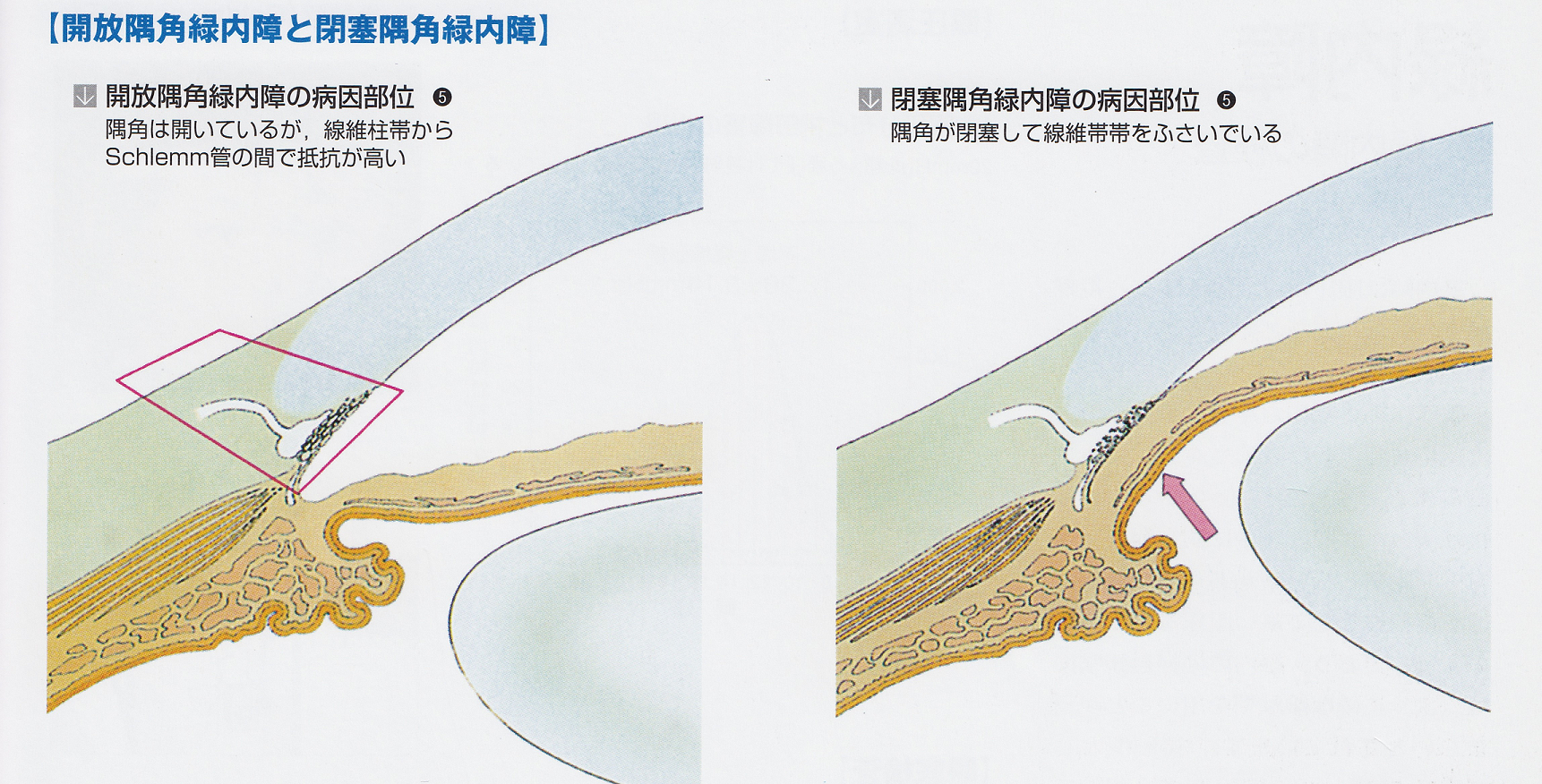
英語ではPupillary attackとも呼ばれているんだって(瞳孔ブロックって日本のガイドラインには書いてあるね)。疑って眼圧を測ると診断はできるけれど、目が痛いと言ってくれずに頭痛や嘔吐での発症はPitfallになりうるね。頭痛の鑑別として持っておこう!
今回は治療について整理しておこう。眼学会からのガイドライン(2018)を覗いてみよう。
もちろん、ブロック解除のためのレーザー治療や外科的手術が根本治療であるのだけれど、眼科の先生が来るまでに、できることをやっておこう!視力が落ちているときは、フルフルで行くぜぃ!
1) 高張浸透圧薬(マンニトール グリセオール)
2) 縮瞳 1%-2%ピロカルピンを2-3回/h点眼
3) 房水産生抑制 アセタゾラミド 10mg/kg 経静脈投与(ほかにもいろいろ記載あるけれどね)
眼科医がいないところだと診断までで転院のほうが無難だろうね。他は元気だからって運転させちゃだめだぞ!片手ならぬ片目運転(´;ω;`)
眼圧が50mmHgを切っているときは手術にならないことが多く、点眼だけで治療可能らしいが、そのあたりの判断はプロに任せたほうが無難だね。視力や眼圧は伝えられるといいね。
https://www.nichigan.or.jp/Portals/0/resources/member/guideline/glaucoma4.pdf (日本眼科学会のガイドライン)
171 B(心室瘤のECG、難しいね!)
初回の心電図だけで戦うのは危ないとは思うけれど、チャレンジしよう!2週間持続する呼吸苦で来院した78歳男性。STEMIかと思っちゃったんだけどね。。。2週間後のMIにしてはSTの上りが継続しすぎかな?ほぼQSパターンに見えるV1-3、Poor R progressionでもあるかな。QRSの読み方に自信がなかったので、HPを当たってみたよ。
https://www.carenet.com/series/sugiyama/cg002219_017.html(前編)
https://www.carenet.com/series/sugiyama/cg002219_019.html?keiro=index(後編)
前の心電図と比べたいところだけれど、前壁のST上昇(2mm以上)があって、割とはっきりとQ波を形成している。T波は反転しておとなしい。こんなところが心室瘤っぽいんだそうだ。PEERⅨの解説には載っていないのだけれど、ちゃんとaVRのR波が大きい(Positive)のはGoldberger’s signと名前がついているんだ。言ってみたいな~。
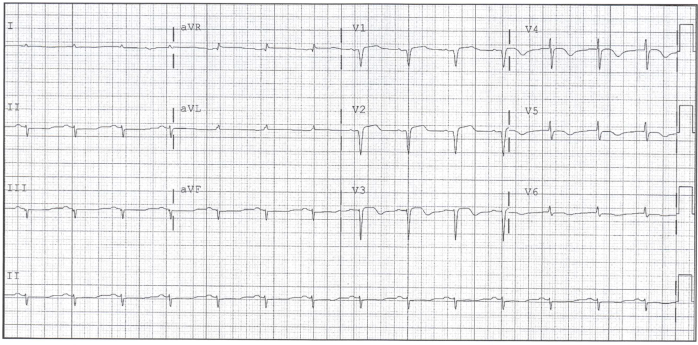
https://www.ncbi.nlm.nih.gov/books/NBK555955/ (最近のお気に入り、StatPearls)
https://www.metealpaslan.com/ecg/goldbergersign.htm (トルコの循環器の教授先生 ちとページ古いけれど)
この心電図変化がすべてではないのだけれどね。知っておいて損はなし!
A先生担当分(今は土地探しに集中!?)
172 B(激しい割けるような胸痛患者、禁忌をえらべね!)
病歴は典型的な大動脈解離だね。ECGは下壁のSTEMI!ここで溶解療法はまずいよね。。。PEERⅨの解説によれば大動脈解離の約3%が冠動脈(主に右)を巻き込むらしい。そして15%は虚血性変化が出るとのこと。恐ろしか~。
AHAのADD riskスコア(ADD-RS)が有名だけど、ECGについての記載はないんだよね。IRAD(International registration of aortic dissection)のデータをもとに2011年に出ているよ。各項目を全部覚えられないのでMD calcなどの力を借りてしまおう!
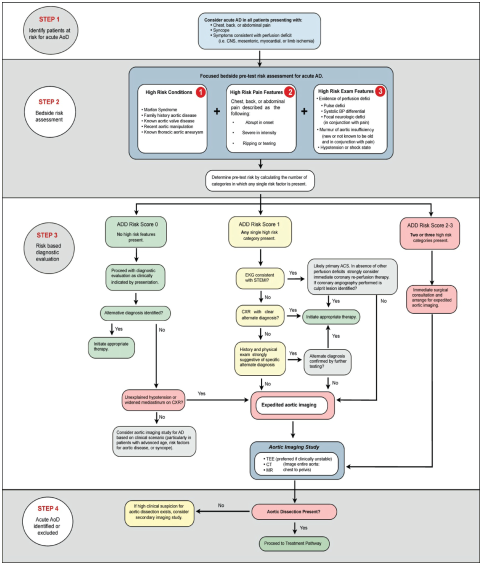
ECGの虚血性変化についてはAcademic emergency medicineのSRで1件取り上げられているよ。

誰も心電図で解離を診断しようと思っているわけではないからいいんだけどね。
最近は、D-dimerをADD-RSにAdd onした研究もあるよね(ADvISED)。
D-dimer(カットオフは500ng/mL)だけの感度は96.7%、ADD-RSと組み合わせても100%ではないんだね。。。ちなみにD-dimer(-)かつADD-RS(-)の294症例中で1例、D-dimer(-)かつADD-RS(1点以下)の924症例中で3症例の解離症例があるんだって。。。0.3%の見逃し率らしい。。。5%が有意差なんて言うけれど、みんなは許せる?許せない?
ただしこの研究はValidationがまだのようだからね。悪しからず。
肺塞栓も有名なWellsに年齢調整したD-dimerを追加してCT検査を減らそうという動きがあるね。ボスの宿題になっていたっけ?
174 D(頻脈性心房細動のECG)
Af tachycardiaの症例だね。これだけで虚血がないことは言えないけれど、ST-T変化は乏しいよね。有効なAtrial kickがなくてなおかつ心室の過度な応答で十分なFillingを得られず、倦怠感なんかが出ているんだね。頻脈が続いて症状もあるのでrateコントロールが必要だね。心筋虚血や心不全、意識障害などなければ、危険なTachycardiaではないので落ち着いて対応しよう。
220-年齢=Sinus tachycardiaの上限って聞いたことあるかな?この症例は60歳超えているから、HRは140くらいまでしか洞調律では上がらないんじゃないか?と考えてもいいかもね。
ベラパミル(ワソラン)とバ●の一つ覚えでやってきたのだけれど、循環器学会の不整脈ガイドラインでは、βブロッカの中でもランジオロールの使用を推奨しているね。心機能が悪い時はベラパミルのみならず、ジルチアゼムも使っちゃだめよとなっているんだよ。しかし、そのあとのジギタリスは。。。使っていないな~。
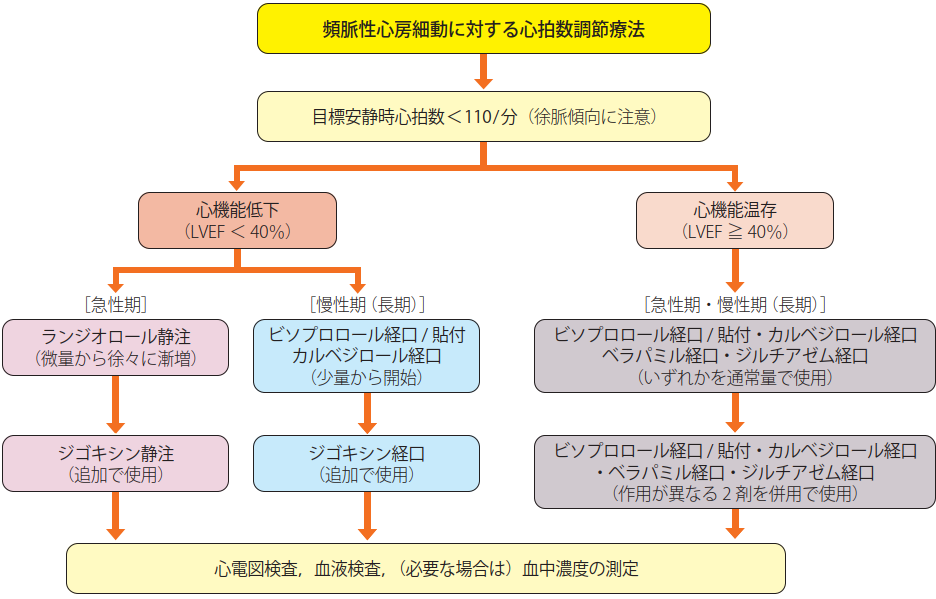
ランジオロールの使い方はマスターしたいね。循環作動薬の使い方は最初は、循環器の先生に聞きながらのほうがいいかな。
Rate controlにMgの是非は昔からちょくちょく言われているんだけれど、まだまだControversyだね。昔のEditorialの記事を載せておくね。
175 D(親知らず抜歯した後の合併症、知ってる?)
実は、今年、親知らず抜いているんですよ。。。その前の歯(7番目)が虫歯になりそうでね。一生懸命フロスしてもダメだったので、右の上下抜いたんです。だから合併症、歯科の先生から聞いて知っていたんだ。エッヘン!親知らずの抜歯のうち、約30%がDry socket(Alveolar osteitis)を合併するんだって。ERでの治療は、生理食塩水できれいに洗ってあげるのが大事なんだね。
歯科医のホームページも情報も豊富だね。参考文献はわれらが、マイナーエマージェンシーになっているので見てみてね。
クロルヘキシジン(0.12%や0.2%)でのマウスウォッシュやジェルが有効というのがCochraneに出ているよ(2012年だけど)。親知らずの抜歯の合併症が約30%に起こるとすると、そのNNT(Number need to treatment)はなんと8(95%信頼区間が5~26)とでているよ。マウスウォッシュ恐るべし!
NNTやARR、RRRの復習をしたい人は、6月号へGo!
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD006968.pub2/epdf/abstract/es (うちの大学はCochraneを全文読めないのです。。。)
176 A(WPWの既往あり、Narrow QRS regular tachycardia)
前回はPseudo VTを扱ったんだったね。今回は、WPWの既往のある患者さんのNarrow QRS regular tachycardiaだね。WPWのある患者さんは3つのタイプの不整脈があるんだね。
・AVRT(narrow):Orthodromic(順行性)房室結節はA→V、ケント束はV→A
https://med.toaeiyo.co.jp/contents/ecg/pdf/ecg2-5.pdf (OrthodromicとAfの説明)
・AVRT(wide):Antidromic(逆行性)ケント束A→V、房室結節V→A
https://www.jstage.jst.go.jp/article/jse/32/2/32_152/_pdf/-char/ja (Antidromicの説明)
・Af
今回は一番上のタイプで、房室結節の伝導を抑える薬、ABCDを使ってもいいよんという問題だね。なんだか国家試験みたいだけど。まあ1st choiceはアデノシンかな。とりえあえず、Wideだったら気をつけろってことだね(まあビビるわね、普通)。
今回のECGではT波の中に陰性のP波は見えないようだけれど、AVNRTだと、QRS波の最後にPseudoSといって逆行性のP波がわかることがあるよ。見てみてね!
ちーれじ担当分(今回はピンチヒッターだ!Thanks a lot!)
177 D(ACS疑い、最初のECG、Trop変化なし、どうする?)
高齢者の胸部不快感、丁寧に話を聞いても、ECGを何度見直しても異常なし。。。そんなときは時間を味方につけるのだったね。やっと、われらのの胸痛研究もひと段落したね。いろいろな試薬が出ているのでこれで決着と行きたいね(Validation groupも作ったしね)。
つい最近AHAが胸痛のGuidelineを出したので、ちらっと見てみよう(87ページもあるので)!
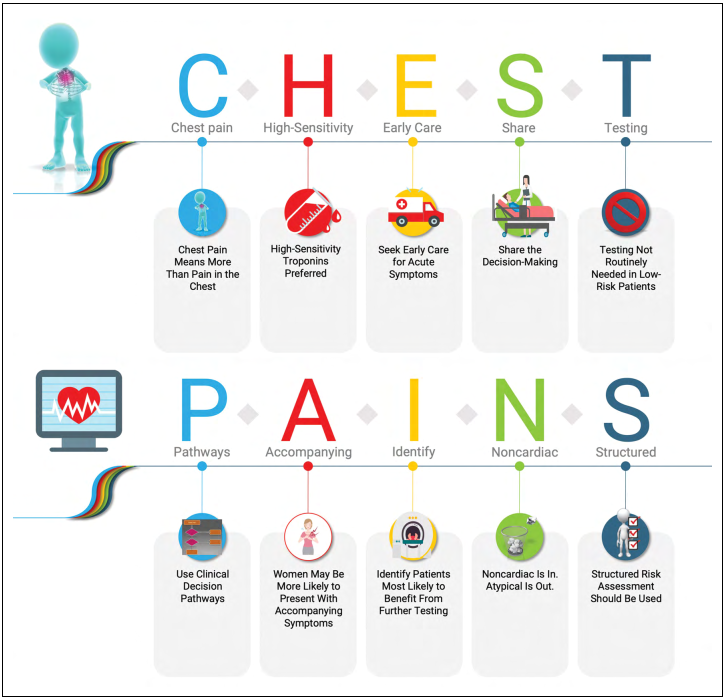
胸痛とはいいながら、呼吸苦や倦怠感なんて主訴でも来るのでそっちもちゃんとACSを鑑別にあげてねというメッセージや高感度トロポニンの適切な利用を説いているね。STEMIではなかったときのフローがこちら。
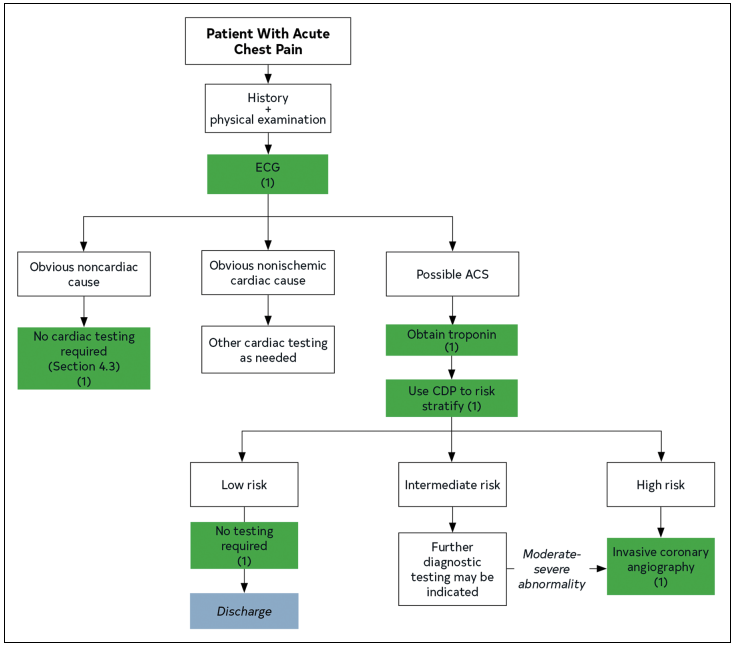
この症例のお年寄りがどんなリスクを持っているかがわからないけれど、いろいろなCDP(Clinical decision pathway)が出ているからさらっておこう!
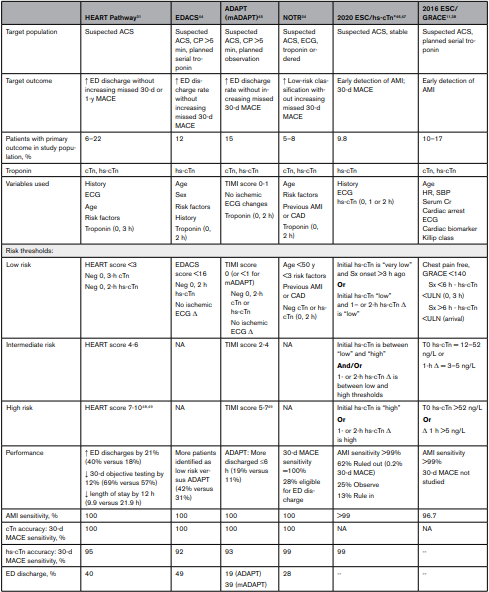
この症例のお年寄りがどんなリスクを持っているかはわからないけれど、0-2hや0-3hのトロポニンで差を見ることは有効そうだよね(アスピリン入れることはちょっと勇気要るけれど)。
上記のCDPには入っていないけれど、中等度リスクの患者さんにTTEは推奨されているんだよ(エビデンスレベルは低いのかも)。

胸痛データベース使いたいって人はお気軽に声かけてください。
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029 (これが無料ってすごいね!)
178 B(海綿静脈洞血栓症)
静脈洞血栓はStrokeのガイドラインが出ていたりするけれど、海綿静脈洞血栓に限るとさすがになかったね。症例報告が多いけれど、発表でもあったように圧倒的に感染症がらみが多かったようだね。外傷の際のことを少し話したのだけれど勘違いでした。。。Carotid sinus fistulaはCerebral vascular traumaのひとつとして特に遅発症として報告があります。ごめんね~。
179 D(エコーの所見はEasyだけどね)
頻脈を伴う低血圧、SLE患者でプレドニン内服中。嫌な予感しかしない。。。敗血症かと思いきやUCGでこの所見。エコーを当てられるか、またこの手技ができるかといった感じだね。ちょっと心嚢穿刺、復習しておこう!
SLEの診断はしたことあるかな?私は初発は1例のみです。しかも紹介だったな~。感染症とおもって治療していたけれどよくならなかった女性だったね。初発が心タンポナーデという症例もあるみたいだから面喰うよね。日本ので1つ、海外のもので1つ挙げておくね。
https://www.jstage.jst.go.jp/article/shinzo1969/23/11/23_1303/_pdf (1991年と古いです)
https://www.sciencedirect.com/science/article/pii/S0735675717303625?via%3Dihub (2017)
僕ももう一度、Cook社の心嚢穿刺のある場所、確認しておくね。
終わりに
今月はオーストラリアのマッチョ先生がいなくてさみしかったね。そんな時は筋トレで気を紛らわそう!?
私が表紙の本は一人1冊は買うように、ではなくて、胸痛のガイドラインは一度目を通してほしいな~。年末年始、元気に乗り切ろう!


コメント