お題:節税対策(2月は確定申告の時期ですね)。詳しくは↓へ
I先生担当分
207 B(医療の過失?初診でアッペ見逃し、のちに手術後誤嚥性肺炎・気切)
negligence:過失、plaintiff:原告、liablility:(特に法律的によって)責任
一生懸命やっていてもある一定の確率で見逃しはあるよね。。。過失が認められるのは標準診療をしなかったという違反だけでなく、その違反によって患者の害や損失につながっていないとだめよ。
- 医療者は、患者のケアに責任を持たなくてはならない。
- 義務違反、すなわち、標準的なケアがなされていなかった。
- 損失や害が患者に及んだ。
- 標準的なケアがなされないことが損害の原因になっている。
今回、アッペは急性胃腸炎で見逃されたが、アッペはカタル期で、手術は滞りなくすんで、術後に嘔吐し誤嚥性肺炎&気切。。。最初の見逃しは義務違反だったかもしれないが、誤嚥性肺炎&気切への因果関係は。。。なので過失には当たらないということだね。
https://www.jstage.jst.go.jp/article/jjaam/24/10/24_847/_pdf/-char/ja (2013 訴訟にまで発展した50症例の検討)

裁判にならない症例もあって、患者さんやその家族(遺族)、医療従事者にとっても利益になることはないよね。うまくいかない人がすべて訴えるかというとそうでもないので、月並みですが、説明して本人にも家族にも納得してもらうのが大切かな。
209 A 34週 妊婦の交通外傷 胎児のDistressを測定するには? トコトコね
NSTが第一選択だね。産婦人科病棟でのインターンレジデントの仕事はまずこれからだったね。一番胎児心拍の聞こえるところを見つけて文字通りトコトコという音を聞いたな~。
3rd trimesterの妊婦さんの交通外傷。外傷性の胎盤早期剥離による胎児仮死がもっとも恐れることだね。早めに産婦人科の先生に声をかけておくことをお勧めするね。Cardiotocographyは胎児心拍と子宮収縮を見るんだったね。胎児のDistressはLate deceleration(子宮収縮から遅れて胎児のHRが落ちる)やpersistent drop(HR<120bpm)といった所見だったね。これが一番感度がいいんだって。
USを選択することは悪くないというかむしろやるよね。ただ胎児のDistressを測定するにはNSTだよねという話。Rosenには母親と胎児の両方を同時に評価できる方法としてベストと書いてあるよ。
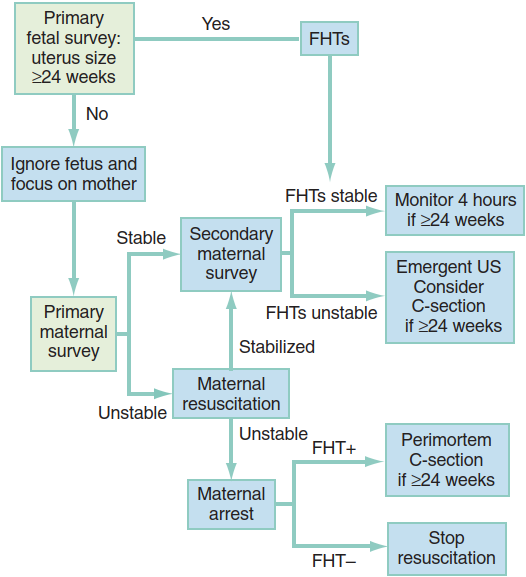
24週が一つの境目なんだね。一応日本での法律では、医学的には22週より前が流産、以降は死産。補率的には12週以降は死産の届け出が必要なんだって。NICUの技術が上がってきてどこを境目にするかは難しいね。
KBテストは母親の中に胎児赤血球がないかを見る試験で、Rh不適合の際に問題になるらしい。。。胎児のHbって確かにα2γ2とかで酸素飽和曲線も違うんだったね。詳しくはグーグル先生に聞いてくれ!
日本語で症例を学びたい方は
ALSOプロバイダコース(産科救急を学べるOff-the-job training)
210 D 精巣炎 顔面の腫脹 発熱→Mumps(おたふく)
おたふくってことはわかってもParamyxovirusを選択することが難しい。。。ちなみにMeasles(麻疹/はしか)もParamyxovirusだよ。Rubella(風疹/三日はしか)はTogavirusらしい。うーん、知っていても誰にも自慢できないな。。。
思春期過ぎてからの精巣炎では鑑別にあげたいね。もちろん、Torsionや精巣上体炎は忘れちゃいけないね。
ほかには髄膜炎、脳炎、心筋炎、膵炎、腎炎なんかがあるんだったね。ほとんどが軽快するけれど、けいれん、脳神経麻痺、水頭症、難聴といった合併症があるんだ。だからこそのワクチンなんだろうね(リスクは小さいけれど、かかってしまった時の損失が大:保険みたいだね)。
MumpsはMumble:小さい声でぼそぼそしゃべるから来ているといわれているんだって。日本では耳下腺が腫れて「お多福」という記載が平安末期にはあったってよ(こういうの好き、酒の肴になる)。
日本では5類感染症(小児定点)に指定されています。
ムンプスワクチン
https://www.eiken.co.jp/uploads/modern_media/literature/2017_11/001.pdf (日本語)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7084951/ (英語 日本の情報ほぼなし)
211 A 蘇生に反応しない患者家族への説明
gauge:評価、測定する、euphemism(s):婉曲語法、delegate:委任する。派遣する、clergy:聖職者(たち)、succinctly:手短に
SHAREのような慢性疾患(主にがん)の方のBad newsの伝え方は教えてもらう機会も多いのだけど、救急外来で亡くなる(なった)ことを説明するのはいつだってストレスフルだよね。このPEERⅨのまとめはとても参考になるね(一部日本では難しいかな)。
家の中で家族が救急車を要請しているときはあまり「今日のこと、どこまでご存じですか?」とは聞かないけれど、家族が仕事場から呼び出されているような場合は有効だね。聞いたあと、どこからどうやって説明するかの参考になるね。
| Gather (家族を集める) | 老老介護状態の場合は、若い人が来院するまで待ってあげるのも一つの手(来院までの時間によるが)。 |
| Resource (リソース) | 聖職者は無理でも、友人はあり?(友人を待ったケースなし)現実看護師さん |
| Identify (自己紹介・患者確認) | EMSが名前を間違って伝えていることもあり注意(失敗経験あり) |
| Educate (伝える) | 何が起こって、どんな見立てで何をしているかを端的に、私は別室が好み |
| Verify (死亡確認) | ベッドサイドで行う。蘇生中ならば補足で説明(短めに)。 |
| _ | 時間を差し上げる。 |
| Inquire (質問) | 個人的にはEducateのところでしているかも。もう一度ここで聞いてもいいね |
| Nuts and bolts (要点・仕組) | 臓器移植(ほとんどなし、断れることがほとんど)や葬儀、検死・検案 |
| Give (与える) | 名刺をあげる(したことありません)。発行できるなら死体検案書(死亡診断書)を渡しましょう(警察が持ち帰る事案に関してはこの限りではありません)。 |

H先生担当分
212 D 双極性障害があってスタッフに吠えている26歳男性:まずは言葉で鎮める
吠えているくらいならばかわいいものだけど、他の患者さんや看護師さんはビビるよね。いえ、私もビビりですからびくびくしてます(瞳孔開いちゃう)。襲われたらどうしよう、キャ♡
26歳の双極性障害でおそらくMania(そう状態)なのかなとは思うけれど、もちろん鑑別をあげておくことは必要だね。って言っても採血もモニターも難しいだろうけど。急変しやすい病態が隠れていることも十分にあるから冷静にいきたいね。
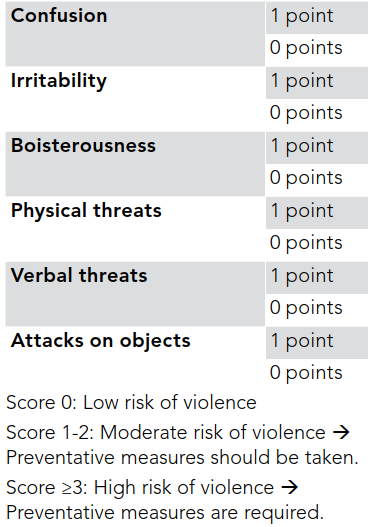
まずは、言葉での鎮静を試みるのがセオリーだね(De-escalation)。自己紹介をして、名前をたずね、ERは安全な場所で、ここにいる人は助けるためにいるんだよということを言ってあげよう。あまり長くはかけられないけれど、5分くらいは説得しよう。病歴は本人は難しければ、3つの「か(患者、家族、カルテ)」が基本だね。スコアリングもあるぞ。こんなのカルテに残せたらカッコいいね。
暴れていて恐怖を感じているならば、助けが必要だね。ERの設計ではPanicボタン(コンビニに強盗が入ったときに警察につながる感じかな?)やDe-escalation roomの設置、現場では合言葉(I need Dr. Armstrong here.うちは「寺〇先生が必要です」とかにしよっか?)なんかを前もって決めておくといいらしい。
言葉で無理だったらば、Physical restraintにうつるんだけど、5人は少なくとも必要っていうね。胸部、腹部、頸部は押さえないようにね。でも手首や足首は押さえるのに都合が悪いから、両膝、両肘にしよう!リーダーは頭(額)を押さえるといいね。おとなしくなったところでバイタル、血糖測定、ルート確保、暴言や騒々しいのが続く場合は薬物の鎮静にうつろうね。
あまり会いたくないけれど、順を追って毅然と手順を踏んでいくしかないね。記録が取れるようにうちのボスはボイスレコーダでの記録を推奨しているよ。患者も自分もスタッフも守ろうね。
ACEPのHPよりCritical decision in emergency department
https://www.acep.org/globalassets/sites/cdem/media/documents/violence-cdem-article.pdf
Youtubeの身体抑制のいい例、悪い例
安全なERの設計について(こんなのも勉強しなくちゃなのね)
213 A Vfで予後悪化させる薬剤は?ドパミン(使わないよね)
予後を悪化させるも何も、出番ないよね。。。一応ガイドラインの表をはっておくね。
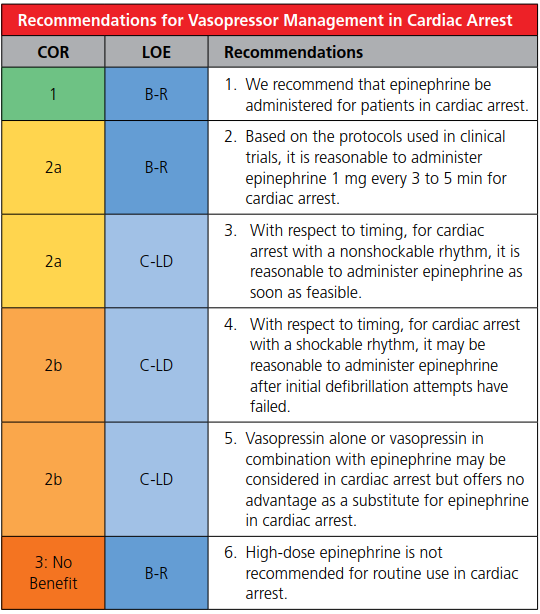
他の薬も見ておこうね。
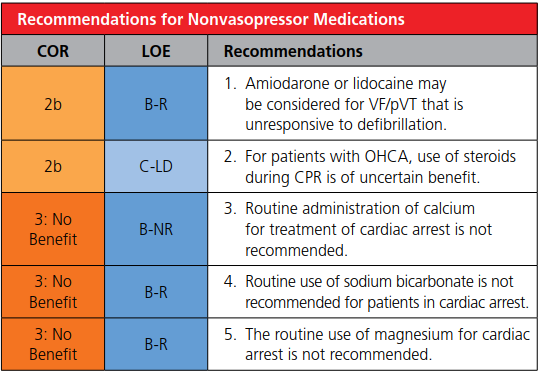

ドパミンの出番はガイドラインでは、徐脈の項目でしか出てこないんだよね。。。
蘇生後の搬送の時やICUに入る前に、外勤先では急にノルアドレナリンが出てこないので、ドパミン(カタボン®)を看護師さんが出してくるかもしれないね。蘇生後のPressorの使い方はまだまだControversialだと思うけれど。病態も確実に把握できること少ないもんね。
https://link.springer.com/article/10.1007/s00134-021-06368-4 (ヨーロッパ集中治療学会のStatement)
214 D 眼球突出→外眼角切開準備
急後出血、視神経損傷の症例で1例、つい最近ではサーフボードでの上眼瞼損傷による眼球突出(Exophthalmos)の1例で外眼角切開がありますが、つい最近のはうまく圧が逃げませんでした。。。光覚弁もなく、角膜も混濁してきたため1時間かけて大学に搬送しました。まさかの経過観察でしたが。。。全身麻酔かけて翻転を直せばよいと思っていたのだけど。。。そのあとは愛知医科大学の眼科形成というところへ転院になっていました。
Robert and HedgesもEMRAPもおそらくCadavericか鎮静かかっているような感じでした。鉗子でかんでおいて出血を妨げるというのは忘れちゃったけどドバドバでて困ることはなかったな。
上眼瞼のReduction方法がEyeWikiに載っていたよ。眼球脱臼といったほうがいいのかもね。

215 B せん妄の診断とその顛末
PEERⅨの水頭症とせん妄好きにはまいっちゃうね。鑑別診断(I WATCH DEATH)も書いちゃったし、スコアリングはみんなの方が詳しそうだし、認知症との相違点なんかも説明しちゃったよね。。。
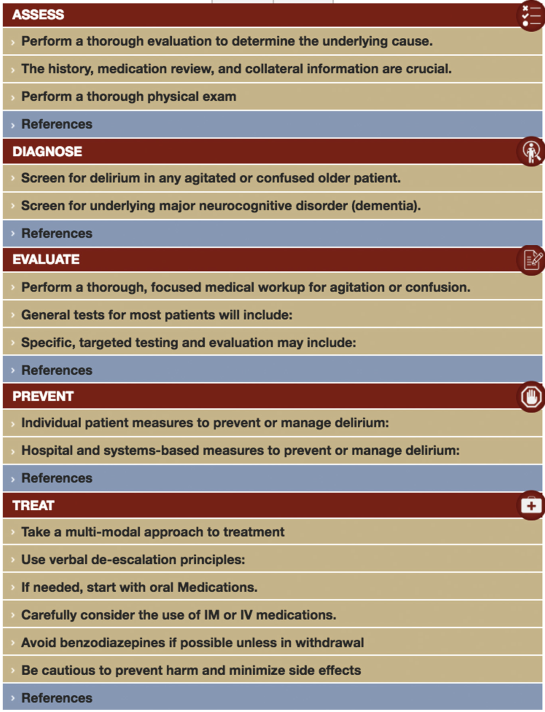
ACEPでは上記のような覚え方でアプローチを決めておこうとあるね。いろいろなスクリーニングが開発されているんだけれど、所要時間と感度と特異度が一覧になっていたよ。
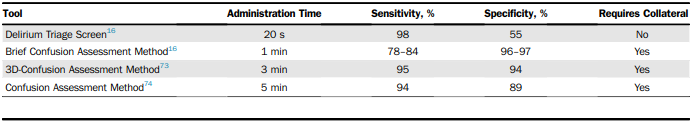
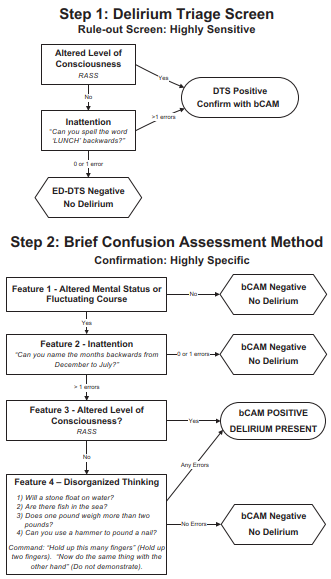
https://www.sciencedirect.com/science/article/pii/S0196064413004368(スクリーニングとbCAMについての文献)
https://www.annemergmed.com/action/showPdf?pii=S0196-0644%2819%2930609-2(ADEPTの載っている総説)
A先生担当分
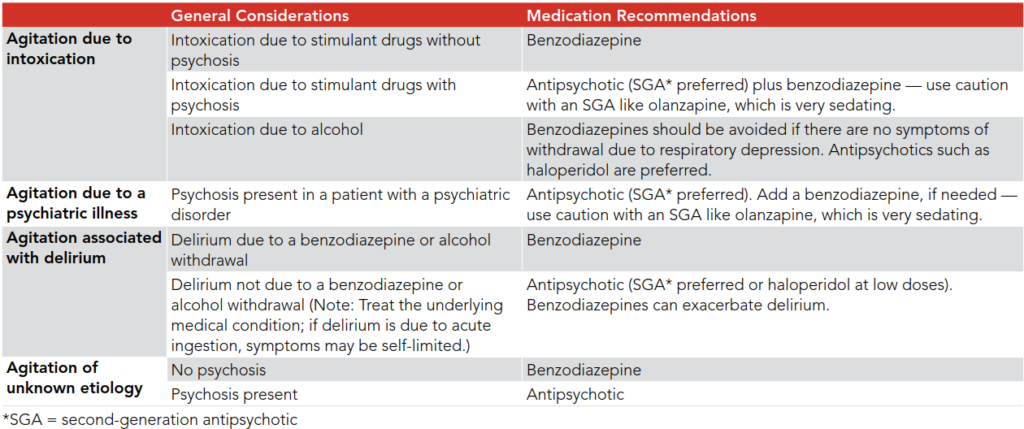
216 C LSDの急性中毒(アッパー系の症状)→Diazepam
LSDは経験ないのですよ。いわゆるアッパー系の薬ですね。セロトニン系のものが混じったような薬剤で多幸感が得られるらしいよ。まあRecreation drugなんだって。日本では麻薬取締法に登録されていて、ヘロイン以外の麻薬ということで施用(使うってことだよね?)で7年以下の懲役、営利目的であれば、1年以上10年以下の懲役に処し、又は情状により1年以上10年以下の懲役及び300万円の罰金に処される。
https://kobe-keijibengosi.com/gouseimayaku-lsd-shiyou-taiho/ (法律事務所のHP)
いろんな形で流通しているらしく、吸い取り紙、ゼラチン、錠剤などだそうです。


興奮している場合は、Lorazepam(BZPの中でもShort actingです。Midazolamと同じShort actingに分類されます)がRosenには紹介されていたね。212番の暴れる人の薬物抑制の表を参考にしてね。
217 A 血便を”繰り返す”2歳女児→Munchauzen by proxy
立派な児童虐待です。。。詐病の一種なのですが、本人ではなく他者に行ってしまう。しかも相手が子供だったりすると。。。悲しいニュースも多いよね。DSM5の項目ではこんな位置づけだよ。
Ⅸ.Somatic Symptom and Related Disorders 身体症状症および関連症群
Factitious Disorder 作為症/虚偽性障害
Factitious Disorder Imposed on Self 自らに負わせる作為症
Factitious Disorder Imposed on Another(Previously Factitious Disorder by Proxy) 他者に負わせる作為症
いいお母さん(お父さんもあるのかな?)をアピールして精神的な利得を得ようとするのが精神病理かな。薬が欲しいとか休みが欲しいとかそんな話じゃないんだね。
Munchausenはほら吹き男爵として有名だったんだね。モチーフにした映画もあるんだね。見てみようかな~。
https://www.tst-movie.jp/psycho/31munchausensyndromebyproxy-20210617.html(映画の紹介)
https://www.jpeds.or.jp/uploads/files/abuse_8.pdf(小児科学会の虐待のHPより)
218 C 子宮内膜症でNSAIDs効かない→ピル
以前も紹介したガイドライン産婦人科2020を参考に解説しようね。このガイドラインでは卵巣子宮内膜性嚢胞(チョコレートシスト)と非卵巣性子宮内膜症とで別に解説してあるね。。。この症例はどっちかわからんのでまずは非卵巣性を説明するね(チョコレートシストは手術療法が優先とあるんだ。だからこの症例は違うと思うんだよね)。
まずはNSAIDsを投与、だけど約20%は鎮痛薬がきかないんだって。その場合には、低用量エストロゲン・プロゲスチン配合薬もしくはプロゲスチンを第一選択として使用!でも処方したことないな。。。月経困難症については高い効果があるって。商品名だけれど、耳慣れておいた方がいいかな?
配合薬は、ルナベル®、ヤーズ®、ジェミーナ®、プロゲスチンはデュファストン®、ディナゲスト®
なんか聞いたことあるのもあるよね。
GnRHアゴニストやダナゾール(テストステロン誘導体)は副作用のために長期的な管理に向かず、用いられることは非常に少ないって。
https://www.jsog.or.jp/activity/pdf/gl_fujinka_2020.pdf (産婦人科外来ガイドライン婦人科編2020 無料だぜぃ)
219 A Prenatal careを受けていない生後1日の黄疸→ABO不適合
急に面喰う問題だね。。。新生児の黄疸って生理的黄疸しかしらないんだよね。。。一応、長男は紫外線治療受けていたよ。
PEERⅨの解説もわかりやすかったね。生後24時間以内では病的なものを考えなくちゃいけないのね!日本の小児科専門医問題集でも問われていたよ。
出生直後の新生児の理学所見として正常範囲であるのはどれか。
- 黄疸を認める。
- 産瘤に波動を触れる。
- 大泉門は膨隆している。
- Moro反射は見られない。
- 四肢にチアノーゼを認める。
1は×なんだね。ちなみに正解は5です。2は波動が触れると頭血腫、3は大泉門は触れるけど膨隆せず。4のMoro反射といった原始反射はあってよし(出典:専門医を目指す!小児科試験問題集改訂2版)。
一番多いのがABO不適合なんだって。ちょっと古いけれど、報告を載せておくね。
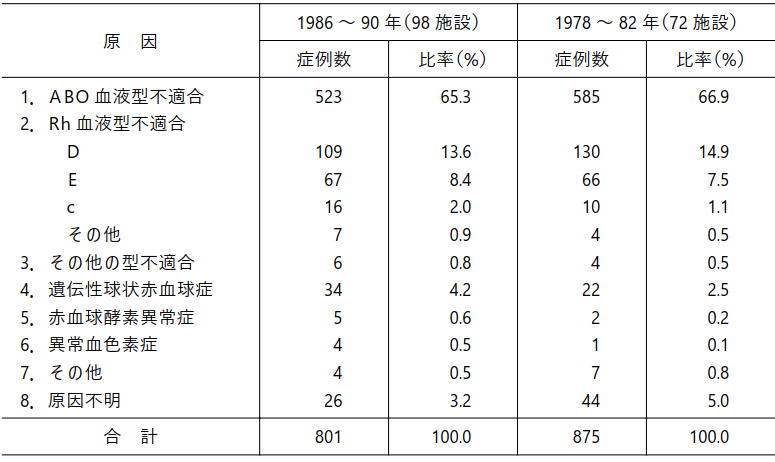
http://yuketsu.jstmct.or.jp/wp-content/uploads/2015/03/047060837.pdf(2002年の総説です)
Prenatal careのありなしがこの疾患に関与しているかは正直わからなかったな。。。
新生児黄疸の問題を2問載せておくね(出典:専門医を目指す!小児科試験問題集改訂第2版)。
Q1 新生児生理的黄疸について正しいのはどれか。
- 母乳性黄疸と同義語である。
- 生後24時間以内に出現する。
- 人種により発生頻度が異なる。
- AST、ALTの軽度上昇を伴う場合が多い。
- 直接ビリルビンが関節ビリルビンよりも高値である。
発症機序は単純ではなく、母乳性黄疸とは同義語ではない。人種差があり、UDP-グルクロン酸転移酵素の遺伝子多型が原因のひとつ。今回勉強したように24時間以内のものは病的!肝障害はないぞ(正解は3)。
Q2 母がO型、児がA型の時、ABO不適合による重症黄疸に対する交換輸血で用いる合成血液製剤はどれか。
- O型血球、AB型血漿
- O型血球、B型血漿
- A型血球、AB型血漿
- A型血球、B型血漿
- A型血球、A型血漿
これは、外傷の時に使う血液製剤の考え方がわかっていれば大丈夫だよね。A型は入れても壊されちゃうからダメだぞ。表面抗原がないO型血球を入れて、抗体を含まないAB型血漿を入れよう!
ちーれじ担当分
221 C アッペからのSeptic shock、Fluid入れても血圧上がらず→ノルアドを
2021の変更点の一覧ってすぐに見れるのね。便利な時代ね。
Fluid resuscitationでも改善しないSeptic shockに対してはノルアドレナリンが第一選択だね。バゾプレッシンやフェニルフリンとの対決はあまりいいエビデンスではないんだ(GRADE 2D)。「弱く推奨する」になるんだけれどね。
来院してからどのくらいたっているかはわからないけれど、脱水の所見やIVCが虚脱していなければ早めにノルアド入れたい?3時間以内の早めの投与も弱い推奨にとどまっているんだね。
末梢からの投与はずいぶん薄く作られている印象です。4mgを246mlでTotal 250mlにして16ml/h(70kg換算で0.05γ)というのがガイダンスにも載っています(早めの投与が良いかの文献SENSOR)。
去年出たガイドラインね(福井からは私と県立の先生2人が協力しました)
https://www.jsicm.org/pdf/jjsicm28Suppl.pdf
みんなのバックグラウンドクエッションを程よく埋めてくれるガイドラインだけれど、作り方という点での参考書が上記になります。たくさんのCQの中で全部網羅するのは大変なので、分担してやりました。指導してくれた人がとてもできる人で(会ったこともないけれど)安心してやることができました。興味があったら次回の改訂の時は参加してみては(救急医学会のMailやJSEPTICのMLで公募されたはずです)?
222 A 上気道炎からの劇症型心筋炎→心臓MRIで診断
最近、めっきりお目にかからなくなったね。。。コロナのおかげ?他のウイルス感染を見ないもんね。心筋炎の日本のガイドラインは少し古かったので、海外のものを紹介しておくね。
心臓MRIをオーダーすらしたことがないので、何とも言えません。ただし心筋の浮腫状の変化等が検出できるって。劇症型は最初はICUにずっといてカテコラミンをシャワーのように使用してということが多かった記憶があるので、本当の急性期は難しいよね。Cardiogenic shockのマネージメントを載せておくけれど、Recoveryのphaseでないと厳しいよね。。。
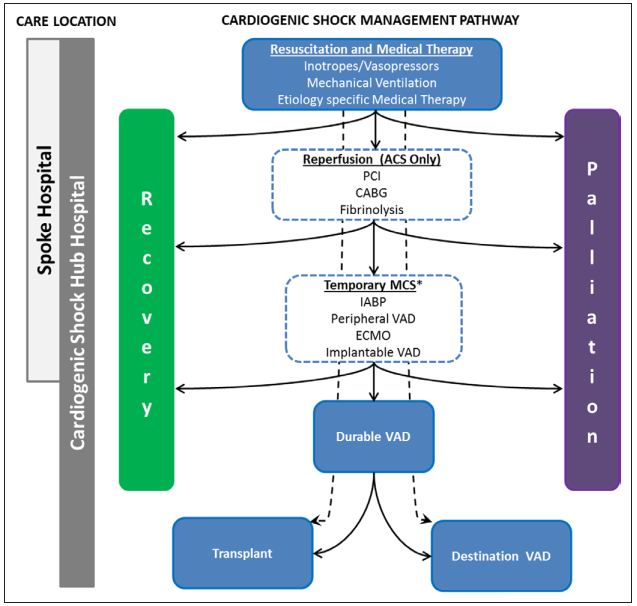
Copyright © 2017, American Heart Association, Inc.
折角なのでMRI所見について触れておくね。少なくとも3つ中2つがあるのが診断基準だ(Gd:ガドリニウム造影)。
(1) 浮腫(T2強調)、(2) 瘢痕、炎症(遅延相Gd造影)、(3) 心筋充血(早期相Gd造影)
確定診断は心筋バイオプシーだろうけどね(空振り多いって!?)。MRI所見もたくさん掲載されているので見てみてね(見ても。。。Never give up!)。
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000745 (AHAの2020年の記事です)
223 B Low riskの呼吸苦の女性(PERC:0点)→それ以上精査せず
ACSのPrediction ruleもたくさんあるけれど、PEに関してもPERC、Well’s、YEARSとかいろいろあるよね。一応PERCスコアの項目を載せておくね。
- 年齢≧50歳
- 心拍数≧100
- SpO2<95%
- 片方の脚が腫脹
- 血痰
- 最近の(4週間以内)外傷や手術
- PEやDVTの既往
- ホルモン使用(ピルなど)
1項目だけでも当てはまると除外には使えないので、高齢者の多い施設では最初でアウトーとなって使いにくい(いや、3148人を多施設でInclusionしていてすごい研究なんです)。。。
最近のPE界隈は、D-dimerをAge adjustedにしたり、既存のPrediction ruleにD-dimerを付け加えてといったStudyが出ているよ。
まずは、Well’sにLow risk(0-4.0)ならばD-dimerのCutoffを1000μg/ml、Moderate risk(4.5-6.0)ならばD-dimerのcutoffを500μg/mlとして安全にかつ造影CT検査を減らせないかという研究だよ。
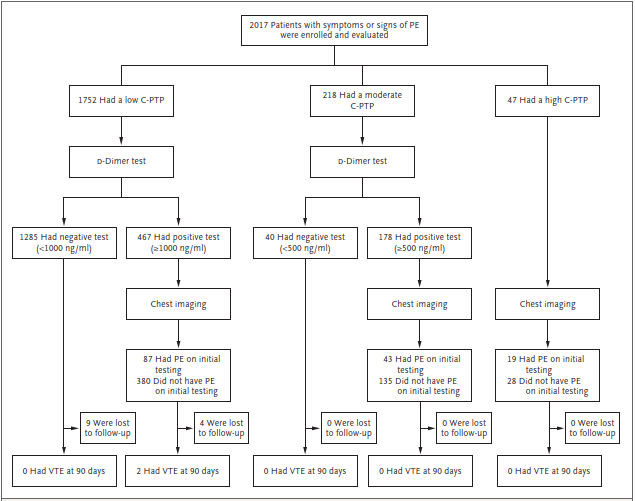
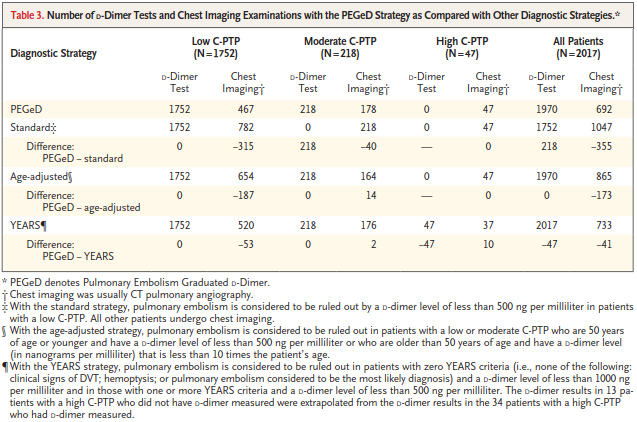
https://www.nejm.org/doi/pdf/10.1056/NEJMoa1909159?articleTools=true(NEJM)
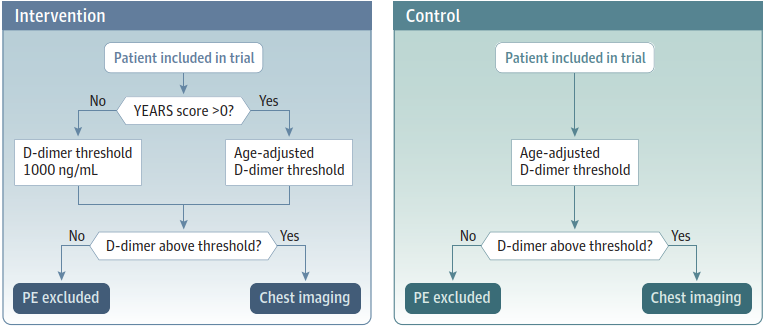
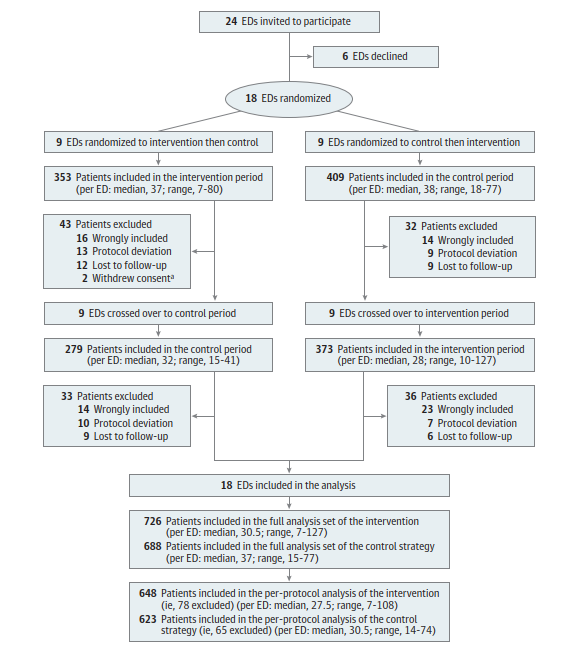
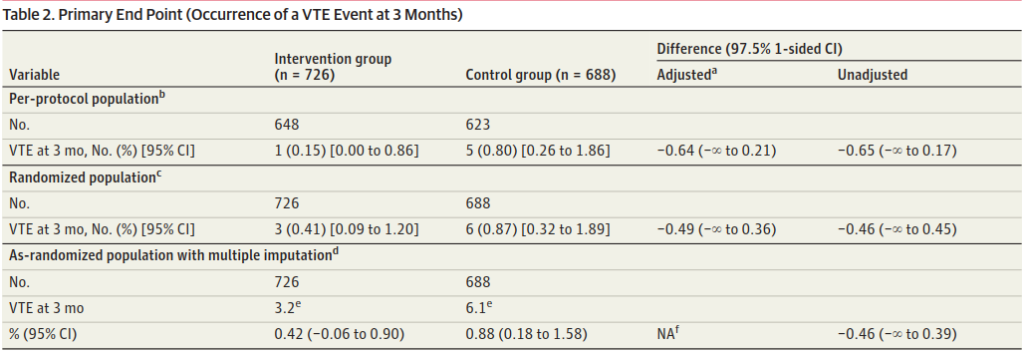
この問題ではPERCを扱ったので、PERCで年齢引っ掛かるじゃーんなんて場合にはこれにYEARSを追加するとAge-adjusted D-dimerのみの場合と比べて診断は劣らないし(非劣勢試験だったのよ)、画像検査やERの滞在時間は減らせるって研究も出たよ!
来月は今年度、最終回!!


コメント